Il termine PICS (Post Intensive Care Syndrome) venne introdotto nel 2010 dalla “Society of Critical Care Medicine” (SCCM), la piu’ grande organizzazione no profit che si dedica a migliorare la pratica clinica, l’educazione, la ricerca e l’”advocacy” nell’ambito della medicina intensiva.
Nel 2010, una task force della SCCM definisce la PICS come “menomazioni nuove o in peggioramento dello stato di salute fisica, cognitiva o mentale che insorgono dopo una malattia critica e persistono oltre il ricovero per cure acute”.
I sintomi della PICS si raggruppano in tre categorie:
- Cognitivi
- Emozionali
- Fisici
I problemi cognitivi della PICS possono includere:
- Riduzione dell’attenzione e della capacità di concentrarsi
- Perdita di memoria
- Ridotta velocità di ragionamento
- Difficoltà a prendere decisioni
I problemi emotivi possono includere:
- Ansia
- Preoccupazione
- Irritabilità
- Depressione
- Stanchezza
- Mancanza di interesse
- Insonnia
- PTSD (Post Traumatic Stress Disorder)
- Flashback
I problemi fisici possono includere:
- Lentezza nei movimenti
- Cadute
- Debolezza muscolare
- Neuropatia
La famiglia
Le problematiche del paziente vengono spesso vissute dai familiari e dall’entourage, al punto che la sindrome è stata allargata alla famiglia.
Si parla allora di PICS-F (Post Intensive Care Syndrome Family). Quando una persona cara è ammessa in terapia intensiva, la famiglia soffre molto, sia nel vedere cio’ che sta vivendo il proprio caro, sia per il senso di impotenza e di abbandono.
Come già scritto in precedenza, nella prima fase del ricovero i familiari “lasciano” il loro caro alle cure di estranei, seppur curanti, con cui non si è instaurato un rapporto di fiducia. Il sentirsi preoccupati, confusi, impotenti puo’ far si’ che i familiari smettano di prendersi cura della propria salute. Inoltre ai familiari viene chiesto, quando il paziente non ne è in grado, di prendere decisioni riguardo le cure. Tutto questo puo’ portare i familiari a sperimentare sintomi psichici importanti quali ansia, depressione, fino alla sindrome da stress post traumatico.
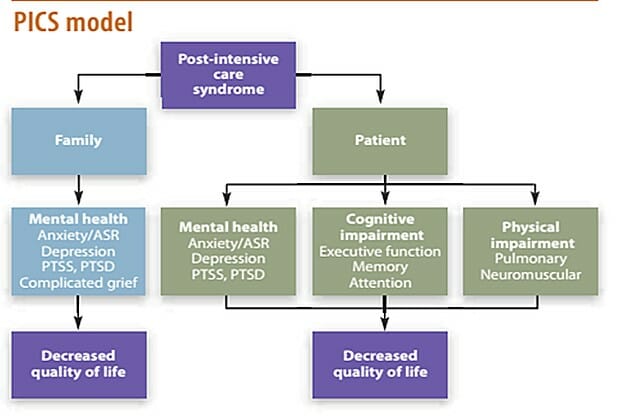
Il Brigham and Women’s Hospital di Boston, ha al suo interno un servizio di aiuto per i pazienti dimessi dalla terapia intensiva. Hanno creato un sito internet (www.aftertheicu.org) in cui pazienti e familiari possono trovare materiale di aiuto ed i pazienti possono condividere le loro storie. Loro riassumono la PICS e la PICS-F col seguente schema:
Leggendo lo schema si evince che la PICS colpisce il paziente da un punto di vista fisico, cognitivo e mentale ed i familiari da un punto di vista della salute mentale. Il risultato finale è sempre una riduzione della qualità di vita, sia per il paziente che per il familiare.
Il seguente video sulla PICS è stato creato dalla society of critical care medicine per i pazienti.



