Umanizzazione delle cure in terapia intensiva: cosi’ semplice da essere difficile
Nel gennaio 2019 compare sulla rivista “Critical Care” questo articolo sull’umanizzazione delle cure in terapia intensiva.
E’ un articolo breve e semplice che mette in guardia gli operatori sanitari medici e infermieri sul rischio della disumanizzazione delle cure in terapia intensiva.
Medici e infermieri, leggendo questo articolo, non possono esimersi da un “esame di coscienza” e chiedersi se le cure erogate sono umanizzate o disumanizzate.
Pubblico l’articolo tradotto. A questo link è possibile scaricare l’articolo originale.
Buona lettura!!!
Umanizzare la terapia intensiva
AUTORI:
Michael E Wilson 1 2 3, Sarah Beesley 4 5 6, Amanda Grow 7, Eileen Rubin 8, Ramona O Hopkins 4 5 9, Negin Hajizadeh 10, Samuel M Brown 11 12 13 14 15
Introduzione
Nel tentativo di correggere i danni d’organo, i curanti potrebbero trascurare di considerare quello che sta vivendo il paziente: il sentirsi ad un passo dalla morte, il non essere in grado di parlare, l’essere spogliato, l’avere estranei che entrano nella stanza e allo stesso tempo fanno “cose” al proprio corpo senza spiegazione, l’avere tubi inseriti , l’avere le braccia contenute, il sentire una cacofonia di allarmi disorientanti di cui non si comprende il significato, l’essere scossi e stimolati- tutto mentre la famiglia è assente. Mettendo assieme questi fattori, i pazienti spesso non hanno memoria o comprensione di come sono finiti in questa terrificante situazione. L’encefalopatia rende difficoltoso per i pazienti dare un senso alla miriade di stimoli dolorosi. Pazienti e famiglie devono cedere tutto il controllo.
In tutto questo caos percepito, alcuni pazienti che sperimentano patologie gravi, possono subire una perdita di umanizzazione. Questa perdita di umanizzazione puo’ esprimersi in varie forme, includendo la perdita della personale identità, del controllo, del rispetto, della privacy, dei sistemi di supporto ed è riferita come una disumanizzazione. La disumanizzazione consiste nel trattare qualcuno come un oggetto, piuttosto che come una persona ed è spesso associata al mancato rispetto della dignità.
Che aspetto ha la disumanizzazione della terapia intensiva?
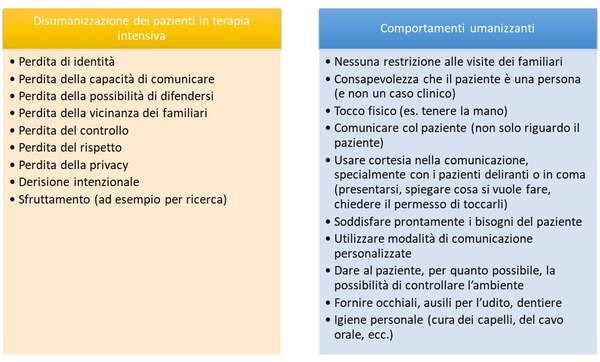
I pazienti di terapia intensiva sperimentano una devastante perdita di personale identità. Al posto di essere identificati coi loro nomi, personalità, interessi, famiglia e cultura, i pazienti sono ridotti al loro numero di stanza, alla loro patologia, o al trattamento che ricevono – per esempio: “512 l’infezione in risoluzione”. Le identità personali sono anche perse dalla biancheria standardizzata dell’ospedale (l’”abito dell’ospedale”), dall’incapacità di comunicare, dal delirium, dall’igiene compromessa, dall’assenza di occhiali o ausili per sentire. I pazienti perdono anche la loro capacità di controllare l’ambiente, di governare le loro stesse azioni, di difendere se stessi – spesso aggravato dalla perdita di coscienza. Quando si relazionano con un paziente incosciente o che non puo’ parlare, i medici potrebbero entrare nella stanza del paziente senza presentarsi, spostare o aprire il camice del paziente e toccarlo senza preavvisarlo, parlare con l’infermiere riguardo le condizioni cliniche e lasciare la stanza del paziente senza dire una singola parola al paziente. I pazienti con coscienza alterata spesso riportano ricordi traumatici della loro esperienza in terapia intensiva e si sentono come se i loro corpi non fossero persino piu’ i loro. Inoltre, i pazienti spesso perdono le loro famiglie visto che sono accompagnati nelle sale d’attesa. In sostanza, la restrizione delle visite rimuove sistematicamente dal letto del paziente gli “esperti mondiali” di quel particolare paziente, oltre ad allontanare il principale sistema di supporto della maggior parte dei pazienti- il tutto nel momento di maggiore vulnerabilità delle loro vite.
Perchè accade la disumanizzazione dei pazienti nelle terapie intensive?
L’alto carico di lavoro e il burn out possono portare i membri del team di cura a diventare desensibilizzati agli aspetti umani delle malattie gravi. I regolamenti e le culture di molte terapia intensive (come la restrizione delle visite) promuovono la disumanizzazione prendendo ulteriormente il controllo dai pazienti e le loro famiglie. Anche i modelli frammentati di erogazione delle cure (lavoro su turni) possono impedire ai medici di terapia intensiva di riconoscere i pazienti come persone.
I medici potrebbero non rendersi conto che i pazienti che appaiono incoscienti possono sentire e ricordare quanto stanno vivendo. Mentre i medici di terapia intensiva possono essere esperti nella conoscenza delle patologie gravi acute, pochi hanno fatto l’esperienza di essere pazienti di terapia intensiva o pensano attentamente cosa possa essere questa esperienza. Per quei curanti che sono stati anche pazienti di terapia intensiva, l’esperienza ha insegnato loro l’importanza della presenza della famiglia al posto letto, del tocco fisico come lo stringere una mano, le parole calme di spiegazione, sicurezza e supporto.
Come possiamo considerare l’umanité della persona nel letto?
Molte considerazioni possono migliorare il trattamento dei pazienti nelle terapie intensive.
Primo, raccomandiamo visite familiari centrate sul paziente – l’unica restrizione di routine dovrebbe essere guidata dalla richiesta del paziente. L’apertura alle visite sono associate ad una diminuzione dell’ansia, della PTSD, dell’agitazione, una diminuita durata del ricovero in terapia intensiva, una piu’ alta soddisfazione del paziente/famiglia, e una migliore sicurezza del paziente.
Secondo, raccomandiamo di parlare ai pazienti di terapia intensiva, anche se deliranti, comatosi o incapaci di parlare. Entrando nella stanza del paziente i curanti dovrebbero presentarsi spiegando il loro ruolo e cosa sta per accadere. Ad esempio un medico puo’ stringere la mano di un paziente e dire :”Buon giorno sig. Giovanni, sono il dott. Stuart, il viceprimario del nostro team di terapia intensiva. Sono qui per controllare il suo cuore ed i suoi polmoni. Dovrei spostare la camicia dal torace e ascoltare il suo cuore col mio stetoscopio”. Strategie per riorientare i pazienti e spiegare cosa succede è associato a minor delirium, minore durata della ventilazione meccanica e minor uso di sedazione.
Terzo, raccomandiamo di ridurre al minimo gli effetti della coscienza alterata e della ridotta mobilità, incluso sforzi individuali per ridurre al minimo la sedazione, ridurre il delirium e promuovere mobilizzazione precoce e fisioterapia.
Quarto, raccomandiamo di imparare qualcosa sul paziente come persona. Cose come “get to know me board” (conoscimi a bordo) o fotografie della vita del paziente prima del ricovero possono aiutare i clinici a capire meglio il paziente come persona. Alcuni di noi iniziano gli incontri con la famiglia chiedendo “ Mi racconti qualcosa di lui come persona. Quali sono i migliori racconti che possono aiutarci a capire il sig./sig.ra come persona?”.
Implicazioni della disumanizzazione
Gli aspetti chiave della malattia dei pazienti, cosi’ come i comportamenti/attitudini del team dei curantI, contribuiscono alla disumanizzazione dei pazienti ricoverati in terapia intensiva. Il non trattare i pazienti come esseri umani puo’ procurare serie conseguenze per il benessere fisico e mentale dei pazienti, sia durante la fase acuta della malattia che durante il loro recupero molto tempo dopo. Quando i curanti non riescono a considerare le identità personali dei loro pazienti, c’è il rischio di potenziali pregiudizi nel modo in cui i medici eseguono una prognosi e nelle decisioni che riguardano la sospensione del supporto vitale. Lo sforzo di umanizzare la terapia intensiva puo’ avere benefici nel rafforzare l’atteggiamento del paziente e l’impegno per raggiungere il proprio benessere. Comprendere e affrontare i fattori, a tutti i livelli, che contribuiscono alla disumanizzazione della terapia intensiva, rappresentano aree significative e necessarie per l’indagine e l’intervento nei nostri sforzi per promuovere cure di alta qualità.
affiliazioni
- 1Division of Pulmonary and Critical Care Medicine, Mayo Clinic, Rochester, MN, USA.
- 2Robert D. and Patricia E. Kern Center for the Science of Health Care Delivery, Mayo Clinic, Rochester, MN, USA.
- 3Biomedical Ethics Program, Mayo Clinic, Rochester, MN, USA.
- 4Center for Humanizing Critical Care at Intermountain Healthcare, Murray, UT, USA.
- 5Pulmonary and Critical Care Medicine, Intermountain Medical Center, Murray, UT, USA.
- 6Pulmonary and Critical Care Medicine, University of Utah School of Medicine, Salt Lake City, UT, USA.
- 7ICU Patient and Family Advisory Council, Intermountain Medical Center, Salt Lake City, USA.
- 8ARDS Foundation, Northbrook, IL, USA.
- 9Department of Psychology and Neuroscience, Brigham Young University, Provo, UT, USA.
- 10Division of Pulmonary Critical Care Medicine, Zucker School of Medicine at Hofstra/Northwell, Manhasset, NY, USA.
- 11Center for Humanizing Critical Care at Intermountain Healthcare, Murray, UT, USA. Samuel.brown@imail.org.
- 12Pulmonary and Critical Care Medicine, Intermountain Medical Center, Murray, UT, USA. Samuel.brown@imail.org.
- 13Pulmonary and Critical Care Medicine, University of Utah School of Medicine, Salt Lake City, UT, USA. Samuel.brown@imail.org.
- 14Division of Medical Ethics and Humanities, University of Utah School of Medicine, Salt Lake City, UT, USA. Samuel.brown@imail.org.
- 15Shock Trauma ICU, Intermountain Medical Center, Murray, UT, USA. Samuel.brown@imail.org.
Torna al blog sull’umanizzazione delle cure in terapia intensiva

