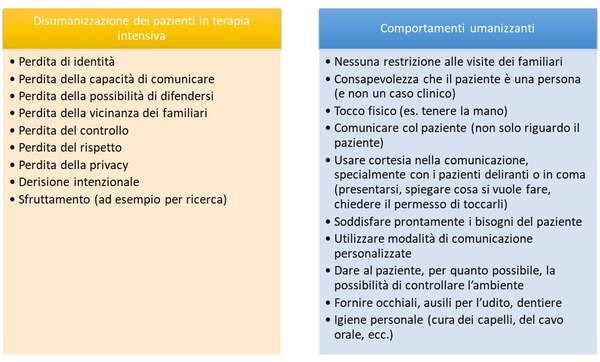
Pubblichiamo la seconda parte racconto di terapia intensiva di Shara… Continuano le allucinazioni e il delirium, poi finalmente il ritorno a casa.
Shara, nel suo racconto di terapia intensiva, ci parla della sua PICS (Post Intensive Care Syndrome) e delle problematiche che ha dovuto affrontare: difficoltà cognitive, psicologiche e fisiche.
Per leggere anche la prima parte della storia di Shara clicca sul seguente link.
Il delirium
E’ giunto un fattorino che porta le pizze per il personale dell’ospedale. Il mio fidanzato e mia figlia andavano via dopo essermi venuti a trovare e mi sentivo come se dovessi andare con loro. Mi sono sentita cosi’ abbandonata.
Mi sono messa a piangere e mi lamentavo con l’infermiera dicendo che loro mi avevano abbandonato e che dovevo andare a prendere il treno per andare a casa.
L’ospedale si è trasformato in una zona di guerra.
E’ stata una scena terrificante vedere l’intero ospedale entrare in una zona di
guerra con barelle e personale in fuga dappertutto, sentire spari ed
elicotteri. Una donna dire al suo bambino :”Quello è l’uomo che ha sparato a
tuo padre”.
Ho chiesto all’infermiera di accendere la tv sul
canale per vedere cosa succede al di fuori.
A chi importava tutto questo? Mi hanno lasciato in
questo ambiente violento. La rabbia e la depressione persistevano dopo che
l’apparato respiratorio era stato rimosso.
Quando ho iniziato a uscire da questi pensieri deliranti avevo una nuova infermiera che mi parlava con una voce calma, e benchè non potessi vederla, lei è stata l’ultima a cercare di convincermi dove realmente fossi.
La sfida continuava e per avere una prova le ho chiesto di verificare il nome del mio fidanzato e il numero di telefono e di telefonargli chiedendogli di venire. Lei è stata quella che si è guadagnata la mia fiducia ed ha contribuito a ridurre l’estrema ansia e io credo che fosse per il modo in cui mi parlava.
L’assenza di consapevolezza
Quando sono stata piu’ sveglia e mi è stato detto che ero li’ già da piu’ di due settimane, che ero stata intubata e che le cose si stavano risolvendo, sono diventata piu’ confusa e arrabbiata.
Ero davvero cosi’ grave? Avevo relmente bisogno di essere intubata? Ero certa di non aver bisogno di essere ospedalizzata! L’hanno fatto per il loro tornaconto e ho chiesto a tutti di lasciarmi da sola. Questo è uno scherzo e sono tutti d’accordo. Le montagne russe dell’impotenza, della confusione, della paura si sono presto trasformate in rabbia e volevo solo morire. Ero cosi’ risentita che volevo che tutti se ne andassero e mi lasciassero morire.
Mia sorella è venuta a trovarmi e mia ha chiesto se
volessi che lei restasse:
La malattia che mi aveva portato in terapia intensiva nel 2006 era piu’ grave di questa, ma questa volta è stato differente. Questa volta è stata molto dura. Le allucinazioni sono state terribili, uniche, molto reali e molto negative. Nel 2006 le allucinazioni erano state poche e io ne ricordo solo tre.
Questa volta è stato cosi’ terribile a causa dei farmaci?
Emozioni…
Frustrazione, risentimento, rabbia e depressione sono state le mie prime emozioni quando la “nebbia” ha iniziato ad abbandonarmi.
Le mie corde vocali erano danneggiate. La mia voce non aveva forza, piuttosto un piccolo sibilo e non riuscivo a parlare con nessuno , specialmente tramite il pulsante di chiamata delle infermiere. Sono stata alimentata tramite sonda ed i miei muscoli si erano letteralmente sciolti nel letto. Non avevo nè voce, nè muscoli. Non sapevo in quale corpo fossi.
A parte il mio meraviglioso fidanzato, sono stata fortunata che mia figlia di ventun anni é venuta a casa. E’ rimasta alcune notti con me in ospedale, mi accarezzava il viso e mi sistemava in modo che non potessi danneggiare i vari tubi. Mi ha sostenuto e mi ha impedito di infrangere le regole (bere liquidi)!
Si lamentava anche dei normali problemi dei
giovani-adulti.
Ero pronta per essere dimessa, a mio parere, e ho
fatto di tutto per dimostrarlo. L’unica che non ha voluto firmare le dimissioni
è stata la logopedista.
La dimissione dalla terapia intensiva
Si giustificava dicendo che la mia deglutizione non aveva ripreso adeguatamente per poter essere dimessa. Ero troppo debole e non avevo la voce per replicare. Le ho chiesto ripetutamente se avesse letto la mia documentazione riguardo i miei problemi di deglutizione preesistenti e che ho sempre disfagia. Continuava a dire che non l’aveva ancora fatto – cosi’ frustrante.
Non era li’ forse per aiutarmi? Mi ha chiesto perchè me ne volessi andare e io le ho risposto che non miglioro in ospedale e che la mia depressione stava peggiorando.
Appena mi sono un po’ ripresa mentalmente ho
pressato cosi’ tanto che alla fine ha firmato per la rimozione della sonda
gastrica.
Finalmente a casa…la PICS (Post Intensive Care Syndrome)
Sono cosi’ contenta di essere a casa, lavarmi fuori dall’ospedale, stare nel mio letto con i miei gatti. Ma queste sono state piccole gratificazioni.
La depressione, il risentimento e la confusione continuavano. La mia voce non era ancora tornata e il fatto che riuscissi a malapena a sollevare un piatto contribuiva al mio risentimento.
Mi sono state prescritte fisioterapia e logopedia
per le mie corde vocali. Sebbene fornissero una sorta di “socializzazione” ,
posso dire che la terapia fisica è stata la chiave. Mi ha costretto a lavorare
con un’altra persona, ha dato fiducia in se stessa e mi ha permesso di
realizzare (per almeno mezz’ora) che le cose potevano andare molto peggio
Riprendevo forza, la fiducia in me stessa stava
aumentando e le cose andavano nel verso giusto.
Il fisioterapista mi ha motivato per muovermi fisicamente in maniera responsabile. Ho iniziato col fare piccole cose come guidare fino al negozio di alimentari o in farmacia. La mia voce è lentamente ritornata permettendomi di tornare a frequentare la terapia cognitiva e psicoterapia.
Le allucinazioni avevano realmente affetto la mia psiche. Nessuno puo’ capire finchè non prova. Avevo annotato quante piu’ allucinazioni potessi ricordare e avevo scarabocchiato alcune immagini. Ho consegnato tutto al mio terapista per darle l’idea di quanto fossi “incasinata”. Lo scrivere tutto quello che ho potuto è stato un vantaggio importante perchè in questo modo assumevo io il controllo piuttosto del contrario.
Assenza di ricordi
Ho chiesto alla mia famiglia di vedere tutti messaggi che si sono scambiati. Ho chiesto cosa dicessi, cosa facessi. Qualunque cosa per colmare quel vuoto .
Dopo circa due mesi i miei capelli hanno iniziato a cadere come durante il trattamento per il cancro. Questo non è stato di aiuto alla mia autostima e depressione. Averi veramente apprezzato che qualcuno mi avesse avvisato che questa cosa potesse accadere.
Benchè la nebbia nel mio cervello fosse iniziata a scomparire la mia memoria a breve termine ne è rimasta affetta. Non riesco a ricordare il Natale (due settimane prima del ricovero in terapia intensiva) e anche la mia vacanza in Europa fatta poco prima.
Quindi non sono sicura di quando potro’ dire “sono guarita”. La mia depressione sta peggiorando e i miei muscoli, la memoria, le abilità cognitive non stanno migliorando molto velocemente (dopo sette settimane). Non riavro’ indietro queste cose.
Non ho idea di chi fossi prima della terapia intensiva tranne che avevo programmato di lavorare e nuotare ancora. Mi sento diversa e vulnerabile. Mi sento costantemente imbarazzata riguardo cosa potrei aver detto o fatto, non solo verso I miei familiari, ma anche verso I curanti.
Le allucinazioni mi stanno ancora consumando e
nessuno comprende. Recentemente ho sperimentato dei flashback di cose di cui
non ricordavo.
C’è moltissima pressione (probabilmente auto
imposta) per dire “è bellissimo essere viva, sono cosi’ fortunata e cosi’
grata”, ma per qualche ragione , questa esperienza di terapia intensiva, mi ha
buttata giu’ troppo per poterlo affermare in modo autentico, anche se molte
persone stanno peggio di me.
Quando sono molto giu’ mi viene in mente l’idea
malata di tornare indietro. Il posto da cui avevo il desiderio di scappare e
voglio tornarci?
La mancanza di aiuto per vivere il post terapia intensiva
Quello che credo mi avrebbe aiutato molto, in
aggiunta alla fisioterapia e alla psico terapia, sarebbe stato del counseling
familiare. Conversazioni intense con la famiglia (spiegazioni, follow up con
anche opuscoli) su come affrontare le ripercussioni della terapia intensiva
come ad esempio le disfunzioni cognitive, le allucinazioni, la perdita dei
capelli, I flashback, le discrepanze fra realtà e memoria.
Il diario di terapia intensiva
Sarebbe anche un ottimo modo per riprendersi la lettura dei diari che i familiari, gli infermieri, e , se possibile, i pazienti scrivono anche con scarabocchi e disegni.
Anche i medici devono parlare in modo gentile, solidale, positivo, premuroso e, se necessario, essere dei “buoni e cattivi poliziotti” allo stesso tempo.
Uno dolce e incoraggiante e l’altro che mette in atto le procedure necessarie. Ovviamente sarebbe necessario un modo meno barbaro di trattenere i pazienti quando necessario. Questo diminuirebbe di sicuro la quantità e l’intensità delle allucinazioni.
Ho messo assieme cosi’ tanti scritti tra membri della mia famiglia, salvato le mie comunicazioni scritte, cosi’ come il mio registro e i miei disegni.
Domani incontrero’ il mio pneumologo in terpia intensiva per aiutarmi col metabolizzare questa esperienza, mettendo assieme tutti i pezzi del puzzle.